Zjistěte předpokládaný termín porodu. Přesná definice pdr
Přečtěte si také
Od chvíle, kdy si uvědomíme skutečnost těhotenství, nás téměř na prvním místě zajímá očekávané datum narození dítěte. Zároveň je náš zájem způsoben nejen zvědavostí a touhou připravit se na vzhled dítěte. Přesné určení EDD (odhadovaného data narození) vám umožní správně nastavit dobu péče v mateřská dovolená, kontrolovat gestační věk dítěte, zjistit, zda nezaostává ve vývoji. Tyto informace vám navíc umožní upravit okamžik porodu a vyhnout se nadměrnému otěhotnění nebo předčasnému vyvolání porodu.
Informaci o termínu očekávaného porodu totiž dostáváme doslova při první návštěvě u gynekologa. A přesto více než 26 % žen během těhotenství opakovaně upraví načasování očekávaného porodu se zaměřením na výsledky různých testů. Vzhledem k tomu, že žádná z aktuálně existujících metod není 100% přesná, odhadovaný časový rámec je určen kombinací výsledků různých studií, o každé z nich si dnes povíme.
Jak dlouho trvá těhotenství
Příroda dala ženě zpravidla 40 týdnů nebo 9 kalendářních nebo 10 lunárních měsíců na těhotenství. Předpokládá se, že těhotenství trvá 280 dnů, počínaje prvním dnem poslední menstruace, nebo 263-273 dnů od okamžiku početí, přibližně 266 dnů nebo 9 a půl lunárního měsíce. Je však třeba připomenout, že pouze 5 % žen rodí podle harmonogramu, zbývajících 95 % rodí zpravidla tři týdny před nebo dva po očekávaném termínu porodu. Rozdíl 14 dnů by neměl být důvodem k obavám.
Přesná definice DA - užitečné vzorce
Jaké metody můžeme použít, když jsme v období 15 - 17 týdnů těhotenství, abychom nejen objasnili termín, ale také vypočítali datum očekávaného porodu.
Nejběžnější je Nagelovo pravidlo, doporučeno Světová organizace zdravotní péče. Podle něj je potřeba odečíst tři měsíce od data prvního dne poslední menstruace se zaměřením na kalendář a k výsledku pak přidat sedm dní. Pokud by například poslední období začalo 1. února, mínus 3 měsíce by bylo 1. listopadu a přidat sedm dní by bylo 8. listopadu, což by bylo očekávané datum narození. Zajímavostí je, že výpočetní vzorce budou nejpřesnější, pokud je zamýšleným dítětem dívka, v tomto případě je chyba 1,4 dne, v případě chlapce je chyba tři dny a více.
Vzorce pro určení termínu v době početí
Nagelovo pravidlo je účinné v případě pravidelného menstruačního cyklu, ideálně 28denního. Ne všechny ženy se však mohou pochlubit takto ideálním cyklem, lze jej prodloužit na 32 dní, případně zkrátit na 21 dní, navíc u mnoha žen není menstruační cyklus s přesným počtem dodržených dnů vůbec pravidelný. V tomto případě nás bude zajímat okamžik početí, který je s největší pravděpodobností v době ovulace.
Jen se zdá, že otěhotnět je snadné, ve skutečnosti je během měsíčního cyklu malý příznivý koridor o velikosti týdne, během kterého lze počít dítě. Toto období nastává v době ovulace nebo zrání vajíčka a vzhledem k tomu, že doba jeho existence není delší než jeden den a spermie jsou uloženy po sexu ne déle než 5 dní, můžete vypočítat odhadovanou dobu početí, a přičtením 266 dnů k němu určit datum budoucího narození. Je třeba si uvědomit, že k ovulaci zpravidla dochází uprostřed cyklu, to znamená, že pokud je cyklus 21 dní, může okamžik ovulace nastat již 10. den po prvním dni poslední menstruace, pokud 32 je 18. Období je tedy 5–6 dní před ovulací včetně a je nejpravděpodobnějším obdobím početí.
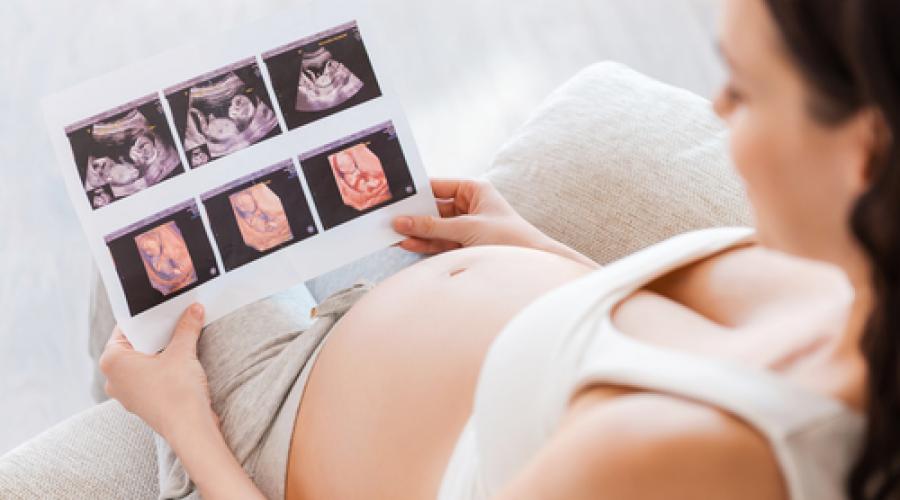
Ultrazvuková diagnostika
Ultrazvuk určuje gestační věk, zaměřuje se na velikost plodového vajíčka, měří vzdálenost od hlavy k nejnižšímu bodu páteře. Na základě získaných výsledků je učiněn závěr, který gestační věk odpovídá gestačnímu věku dítěte. Současně je nejpříznivější období , protože již poté, co mluví o chybách, s přihlédnutím k individuální vlastnosti vývoj dítěte. Například v 15–17 týdnech bude chyba při určování odhadovaného období ultrazvukem 7 dní.
Přesto existuje mnoho detailů, které mohou potvrdit či vyvrátit dříve stanovené termíny. Například při provádění studie věnujte pozornost placentě, stupni jejího zrání a tloušťce. V termínu se jeho tloušťka rovná počtu týdnů těhotenství plus minus 2 milimetry.
pohyb plodu
Nejméně přesná metoda určení předpokládaného termínu splatnosti, protože je velmi subjektivní. Podle přijatých norem, pokud není těhotenství první, začíná žena pociťovat pohyb dítěte u 20 prvorodiček.S ohledem na zrychlení mladší generace však o 15–17 týdnů mnoho, zejména vícerodiček, slyší první chvění dítěte.
Pár slov na závěr
Přesná definice PDR (15-17 týdnů) je vypočítána s přihlédnutím ke všem výše uvedeným metodám a ani v tomto případě není zaručeno porodit v očekávané datum, protože na to, kdy porod nastane, ovlivňuje mnoho faktorů, včetně psychologického pozadí, přítomnost stresu, hormonální odchylky nebo příliš zaneprázdněný pracovní program. Můžeme jen čekat, soustředit se na odhadovaný termín a nenechat se naštvat, když se dítě zpozdí třeba o týden, s výborným tepem, to je zcela normální.
Délka těhotenství od početí do porodu je asi 266 dní, tedy 38 týdnů. Vzhledem k tomu, že datum početí obvykle není přesně známo, je v moderním porodnictví zvykem počítat gestační věk od prvního dne poslední menstruace. Při tomto výpočtu je to přibližně 280 dní nebo 40 týdnů od ovulace (uvolnění zralého vajíčka z vaječníků), a tedy i oplodnění, obvykle asi dva týdny po začátku menstruace. Když se obrátíme na porodníka-gynekologa, mnoho nastávajících matek se začíná obávat rozdílu v datu porodu - toho, který lékař vypočítal, a údajné ženy samotné. Abyste se zbytečně netrápili, musíte vědět, že existují dvě fáze těhotenství - porodnické a embryonální.
Embryonální termín- to je skutečný gestační věk od početí, za porodnickým zaostává většinou o cca 2 týdny.
porodnický termín lékaři určují od prvního dne poslední menstruace před otěhotněním. Je třeba si uvědomit, že jej používají všichni lékaři: velikost plodu, načasování vyšetření, mateřská dovolená a datum porodu se počítají pouze s ohledem na porodnický gestační věk. Pro screening na přítomnost genetických abnormalit u plodu (ultrazvuk a krevní testy) je také velmi důležité znát přesný gestační věk, protože tato vyšetření se provádějí v přesně definovaných obdobích těhotenství.
Při prvních návštěvách prenatální poradny obvykle porodník-gynekolog stanoví předpokládaný termín porodu (ED). K tomu se používá několik metod.
Metoda 1. Metoda určení data porodu podle data poslední menstruace
Toto je nejběžnější způsob výpočtu PDR. Pro výpočet termínu porodu odečtěte tři měsíce od poslední menstruace. K výslednému datu je třeba přidat 7 dní - toto číslo je stejné odhadované datum narození. Porodníci-gynekologové při výpočtu PDR touto metodou obvykle používají speciální porodnické kalendáře, které výrazně zjednodušují výpočty.
Zdaleka ne vždy je však možné přesně vypočítat PDR pouze pomocí této metody. Stává se to v případech, kdy má žena nepravidelnou menstruaci, nebo u těch pacientek, které mají pravidelný, ale dlouhý menstruační cyklus. Například, pokud má žena typickou délku cyklu 35 dní (a ne 26-28, jako většina), pak s největší pravděpodobností bude schopna otěhotnět pouze přibližně 21. den cyklu (a ne 14., jako v 28denním cyklu). V souladu s tím bude EDD vypočtená podle menstruace o týden dříve než skutečné očekávané datum porodu.
Metoda 2. o datu ovulace nebo datu početí
Pokud je datum početí spolehlivě známo, můžete odhadované datum narození vypočítat sami přidáním 266 dnů - to je průměrná doba těhotenství. Ale i zde existují nuance. Musíte pochopit, že i když žena přesně zná datum ovulace nebo datum pohlavního styku, po kterém došlo k těhotenství, neznamená to, že absolutně zná datum početí. Spermie, která vstoupila do ženského těla, je schopna oplodnění v průměru 4-5 dní, někdy i týden, a zralé vajíčko si zachovává schopnost otěhotnět 2 dny po ovulaci. Proto, i když přesně známe datum pohlavního styku nebo ovulace, není možné s jistotou říci, že k oplodnění došlo v tento den. Mohlo se to stát později. Období vypočítané ovulací nebo datem početí proto nelze považovat za absolutně přesné.
Metoda 3. Způsob určení data narozenípři prvním vystoupení na prenatální klinice
Termín nadcházejícího porodu a gestační věk obvykle vypočítává lékař při registraci k těhotenství. Lékaři tento způsob výpočtu nazývají – podle „prvního vystoupení v prenatální poradně“. Gestační věk, a tedy i datum narození, je v tomto případě určeno následujícími parametry - velikostí dělohy a hladinou choriového gonadotropinu v krvi. Vyšetřování ženy v gynekologickém křesle, porodník-gynekolog s oběma rukama určuje velikost dělohy. Nejpřesněji tato metoda „funguje“ v raných fázích těhotenství, zhruba do 12 týdnů. Nejranější období, které lze určit podle velikosti dělohy, je 5 týdnů těhotenství. Do této doby se děloha mírně zvětší, změkne a zakulatí se. Více pozdější data velikost dělohy se může mírně lišit v závislosti na velikosti plodu, počtu plodová voda, Struktura ženské Pánve.
K určení gestačního věku a výpočtu přibližného termínu porodu v raných fázích pomáhá krevní test na hCG (lidský choriový gonadotropin). V těle nastávající maminky se začíná produkovat s nástupem těhotenství a postupně zhruba do 11. týdne těhotenství se jeho množství zvyšuje a poté mírně snižuje. Stanovení koncentrace hCG v krvi na začátku těhotenství pomáhá přesně znát jeho trvání. Po obdržení výsledků krevního testu na hCG je třeba věnovat pozornost tomu, že v laboratorních tabulkách, které určují shodu hladiny hormonů s gestačním věkem, je často indikováno embryonální období. To znamená, že k určení obvyklého porodnického gestačního věku by se k získanému výsledku měly přidat 2 týdny.
Metoda 4. Způsob určení data narození o ultrazvuku
Při provádění ultrazvuku v časném těhotenství, měření velikosti fetálního vajíčka a embrya, lze s velkou přesností určit gestační věk. Ve 4–5 týdnech se v děloze při ultrazvukovém vyšetření určí malý „černý kruh“ - jedná se o fetální vajíčko, ve kterém se embryo objeví o něco později. Přibližně v 6-7 týdnech se embryo objeví ve formě malého "proužku" a můžete vidět tlukot jeho srdce. Přesnější je perioda vypočítaná měřením KTR embrya (KTR je kostrč-parietální velikost, tedy maximální vzdálenost od hlavičky plodu k jeho ocasní kosti). Po 12 týdnech se gestační věk zjišťuje ultrazvukem měřením různých velikostí hlavičky a břicha plodu, délky jeho paží, nohou atd.
Do 9-10 týdnů těhotenství roste embryo proporcionálně a jeho velikost u všech žen stejného gestačního věku bude přibližně stejná. V budoucnu se tyto ukazatele budou lišit u nastávajících maminek různých národností, s různou tělesnou hmotností, záležet bude i na váze maminky a tatínka při narození a tak dále. To znamená, že v pozdějších fázích těhotenství mohou mít normálně se vyvíjející děti stejného „věku“ různé velikosti (výkyvy mohou být asi 2 týdny a někdy i více) a v takové situaci není možné spolehlivě určit gestační věk podle ultrazvukových údajů.
Metoda 5. Způsob určení data narozenío prvním pohybu plodu
Hned si všimneme, že tato metoda stanovení PDR se v poslední době používá stále méně. Vychází z toho, že ženy, které nosí své první dítě, začínají pociťovat jeho první pohyby v průměru asi ve 20. týdnu těhotenství a těhotné podruhé nebo vícekrát, o něco dříve, v 18. týdnu. Porodník-gynekologové proto doporučují, aby si nastávající maminka pamatovala datum prvního pohybu plodu a zapsala tyto údaje do výměnného lístku. Pro výpočet odhadovaného data porodu pro ženy, které se připravují stát se poprvé matkou, je třeba k datu prvního pohybu plodu přidat 20 týdnů a pro ty, které očekávají druhé dítě - 22 týdnů.
Tento způsob určení data nadcházejícího porodu je však často chybný. o co tady jde? Problém je, že doba, kdy žena cítí první pohyby plodu, je velmi individuální a závisí na její citlivosti, fyzičce, ale i zaměstnání a zkušenostech. Některé budoucí matky tedy pociťují první pohyby již v 15-16 týdnech a některé až po 20. štíhlé ženy, zpravidla je začnou pociťovat dříve než plné. Nastávající maminky, které vedou aktivní životní styl, tvrdě pracují, většinou cítí pohyby plodu později než ty, které jsou méně vytížené a mají větší možnost naslouchat svým vnitřním pocitům. Podruhé nebo vícekrát těhotné ženy již přesně vědí, jak cítí pohyby dítěte, a proto pohyby drobků poznají zpravidla dříve než „nezkušené“ prvorodičky, které často zaměňují pohyby plodu za zvýšenou pohyblivost střev a plyny. .

Všechny výše uvedené metody umožňují vypočítat odhadované datum narození. Je však třeba mít na paměti, že to samozřejmě není absolutně přesné. Není neobvyklé, že těhotenství přetrvává nebo je předčasné. Vyvolat nástup předčasného porodu mohou být odchylky ve vývoji plodu, patologické procesy v těle nastávající matky, stresové situace, dědičné faktory a mnoho dalších důvodů. Proto je velmi důležité si uvědomit, že výpočet data porodu je velmi podmíněný koncept bez ohledu na použitou metodu a nelze přesně předpovědět, kdy se dítě narodí.
Jak se počítá předpokládaný termín porodu pro IVF?
V případě IVF (in vitro fertilizace) provádí oplodnění vajíčka spermií „in vitro“ embryolog. Embrya se vyvíjejí v laboratoři po dobu 3-5 dnů, poté jsou přenesena do dělohy. Lékaři počítají skutečný termín těhotenství po IVF od data punkce vaječníků, tedy postupu, kdy se speciální jehlou odebere folikulární tekutina a folikuly v ní obsažené pro následné oplodnění „in vitro“ a stanoví se „obvyklé“ porodnické období, k datu punkce vaječníků se přidávají 2 týdny.
Pokud transferu embrya do dělohy předcházela jeho kryokonzervace (tedy zmrazení v tekutém dusíku), pro přesné určení gestačního věku lékaři k datu transferu připočítají 5 dní (to je počet dní, po které se embryo vyvíjí před zmrazení) a pro určení porodnické periody přidejte 2 k obdrženým týdnům skutečné menstruace a vypočítejte datum porodu.
Výsledkem je, že algoritmus, který používají, nepřesahuje prosté přidání devíti měsíců ke dni údajného početí - a to ani v klasickém případě, což má za následek chybu alespoň několika dnů. Zdrojem této chyby je zastaralý a navíc nesprávný vzorec, protože doba těhotenství není 9 kalendářních, ale 10 lunárních měsíců (tedy 280 dní).
Navíc určení očekávaného termínu dodání je ve skutečnosti mnohem složitější úkol, který závisí na mnoha různých faktorech a neustále se posouvá (vpřed nebo vzad) i specialisty na základě výsledků sledování budoucí matka po celou dobu těhotenství. Jaké metody existují pro výpočet tohoto data? A jak jsou přesné? Zkusme na to přijít.
Odhadovaný den početí a datum ovulace
Nejjednodušší způsob, jak vypočítat odhadované datum porodu neboli EDT (které je v raných fázích opravdu opodstatněné), je použít pravděpodobné datum početí. Na druhé straně se opírá o takový rys fyziologie ženského těla, jako je ovulace (tj. úplné dozrávání vajíček připravených k oplodnění). V klasické verzi vypadá výpočet takto:
- Datum početí (s výhradou pravidelného pohlavního styku s manželem nebo partnerem) se bere jako číslo získané sečtením prvního dne menstruace a poloviny menstruačního cyklu. Jinými slovy, pokud menstruace začala 10. dne a cyklus je 26 dní, pak pravděpodobný den početí je 23. den (10 + 26:2 = 23).
- Pak se k nim připočítá 280 dní, nakonec se dosáhne pravděpodobného data narození.
I zde však existují určité nuance. Pravděpodobnost otěhotnění ve dnech ovulace je samozřejmě maximální a je téměř 100%. To zároveň neznamená, že taková možnost v dřívějších či pozdějších dnech neexistuje. Podle statistik není šance na oplodnění nulová ani v prvních dnech před nebo po menstruaci (odtud důvody na první pohled nevysvětlitelných „úletů“ u dívek, které se spoléhají pouze na tuto, ne zcela pochopenou, vlastnost svého těla ). Během týdne před a po ovulaci se pravděpodobnost otěhotnění pohybuje mezi 20 % a 80 %. A konečně, cesta spermie (od okamžiku, kdy vstoupí do pochvy do okamžiku konečného zavedení do vajíčka) může trvat 6 až 48 hodin. Z tohoto důvodu je absolutně nemožné vypočítat RPS se 100% pravděpodobností pomocí této metody. I když je samozřejmě nejen možné, ale také nutné provést předběžné výpočty.
Datum poslední menstruace
 Existuje ještě jedna metoda podobná té předchozí, která také spoléhá na datum poslední menstruace. Nejčastěji ji využívají gynekologové, kdy žena nedokáže ani přibližně určit pravděpodobný den početí. V tomto případě specialista zjišťuje, kdy začala poslední menstruace u pacientky, která přišla na schůzku (zatímco její poslední den se vůbec nebere v úvahu). Dále se k určení termínu očekávaného porodu používá nejjednodušší vzorec, který se v medicíně nazývá Negele. V něm (podobně s přihlédnutím k 10měsíčnímu „lunárnímu cyklu“) jdou jednodušší cestou – nesčítají, ale odečítají měsíce a dny a provádějí úpravu za rok. Vypadá to takto:
Existuje ještě jedna metoda podobná té předchozí, která také spoléhá na datum poslední menstruace. Nejčastěji ji využívají gynekologové, kdy žena nedokáže ani přibližně určit pravděpodobný den početí. V tomto případě specialista zjišťuje, kdy začala poslední menstruace u pacientky, která přišla na schůzku (zatímco její poslední den se vůbec nebere v úvahu). Dále se k určení termínu očekávaného porodu používá nejjednodušší vzorec, který se v medicíně nazývá Negele. V něm (podobně s přihlédnutím k 10měsíčnímu „lunárnímu cyklu“) jdou jednodušší cestou – nesčítají, ale odečítají měsíce a dny a provádějí úpravu za rok. Vypadá to takto:
- Předpokládejme, že lékař zjistí, že pacientce poslední menstruace začala 12. června.
- Od tohoto data odečte 3 měsíce a obdrží 12. března.
- Pak k nim přidá 7 dní – a jde na RPS 19. března příštího roku.
Tato metoda také hřeší na nepřesnosti, protože se nejen spoléhá na nejpravděpodobnější datum početí uprostřed dnů ovulace, ale také předpokládá, že trvání menstruačního cyklu je přesně 28 dní. Tedy jako přiblížení je to také přijatelné – ale přesnější datum narození lze určit až mnohem později.
Použití ultrazvuku
Pokud mluvíme o prvním trimestru těhotenství (to znamená až 13-14 týdnů), pak nejpřesnější metodou pro stanovení PSR v něm je ultrazvuk (nebo ultrazvuk). Moderní přístroj s dobrým rozlišením je schopen v relativně raném stadiu umožnit lékaři určit periodu s velmi vysokou přesností. Je zajímavé, že v pozdějších datech (i přes výskyt velkého množství dalších detailů - zřetelný srdeční tep, rozlišování hlavy, paží, nohou plodu atd.) taková přesnost klesá. Je to dáno tím, že každý člověk se stává individualitou již v děloze – včetně přibírání na váze, zvýšeného růstu, rychlosti vývoje jednotlivých orgánů a mnoho dalšího. V důsledku toho, se zaměřením na „průměrnou“ velikost a úroveň vývoje plodu, může podle výsledků ultrazvuku specialista přidat nebo ubrat pár „navíc“ nejen dnů, ale i týdnů ženě nesoucí „ne- standardní“ dítě - ačkoli váha je například 2, 5 kg a 5 kg u novorozence je v obou případech považováno za zcela normální.
Gynekologické vyšetření pohlavních orgánů v raných stádiích
Další metodou (dostupnou pouze pro specialisty) je odborné gynekologické vyšetření genitálií budoucí maminky, jak se říká ručně. Pro lékaře s rozsáhlými zkušenostmi v raném těhotenství (asi 3-4 týdny) nese obrovské množství informací umístění a vzhled tkání ženské dělohy. Přitom již od začátku 2. trimestru takové vyšetření „pohmatem“ nedá prakticky nic – ze stejných důvodů, z jakých se účinnost snižuje. ultrazvuk ve stejném období a ještě nedávno.
Po necelém měsíci od okamžiku oplození vajíčka dochází k největším změnám s dělohou. Za prvé, již v počátečních fázích:
- místo hruškovitého tvaru se stává kulovitým;
- zvětšuje se velikost;
- stoupá vzhledem k ňadrům;
- mění strukturu tkáně.
To vše řídí lékař, který po důkladném vyšetření stanoví co nejpřesnější (v rámci možností) předpokládaný termín porodu.
První pohyb miminka
Další, poměrně přesná verze definice PSR, je dostupná přímo těhotné ženě. Vychází ze skutečnosti, že první pohyby embrya se stávají poměrně spolehlivým znakem výpočtu data početí i porodu. Budoucí matka je cítí okamžitě a taková aktivita plodu začíná v průměru po 18 týdnech u těch, pro které už toto dítě nebude první, a po 20 u žen, které otěhotní poprvé.
I pro zkušeného lékaře je zpočátku obtížné vyvodit takový závěr, protože zvenčí je takový jev téměř nemožné odlišit od přirozených kontrakcí střev. Maminka se v tom téměř nikdy nemýlí - a proto může bezpečně přidat 22 týdnů v prvním případě (18 + 22 \u003d 40 týdnů nebo 280 dní) a 20 ve druhém.
Rutinní gynekologické vyšetření v pozdějších fázích
PSR určuje dobrý gynekolog celkem přesně a počínaje 2. trimestrem - navíc podle výsledků vyšetření běžným způsobem, a ne v gynekologickém křesle. To se provádí podle dvou znaků - výšky umístění dna dělohy a obvodu břicha. Umístění prvního se tedy obvykle mění takto:
- 16. týden - uprostřed mezi dělohou a pupkem;
- 20. týden - asi 5 cm pod pupkem;
- 24. týden - v jedné rovině s pupíkem;
- 28. týden - cca 5 cm nad pupíkem atp.
Kromě toho existují pomocné znaky - nejen umístění, ale i délka dělohy, protažení břicha, pohyb plodu, vyhlazení pupku, změna velikosti hlavičky embrya a další.
To samozřejmě nedá 100% záruku výběru konkrétního dne porodu – opět kvůli individualitě organismů, matky i dítěte. Nicméně tím, že provede úpravu konstituce ženského těla, položí otázky týkající se předchozích těhotenství (pokud existují) a některých dalších parametrů, bude gynekolog schopen přesněji určit datum AKP, tím více informací může shromáždit a analyzovat.
Proč se datum narození nazývá ne přesné, ale pouze přibližné?
Proč ale nikdy není možné zjistit naprosto jasný den narození (kromě náhodných „zásahů“, které lze považovat za výjimku, nikoli za pravidlo)? Hlavní důvody v tomto článku již byly uvedeny - související jak s chybou samotných metod, tak s fyziologií konkrétní ženy. Kromě toho může být odklad ovlivněn:
- různé patologie;
- stresové situace;
- vícečetné těhotenství (dvojčata nebo trojčata se téměř vždy rodí o 1–2 týdny rychleji);
- nadměrný nebo nedostatečný objem plodové vody;
- dědičných onemocnění (cukrovka, fyzická inaktivita apod.) a řada dalších, často i nepříliš častých faktorů.
Ale protože je nutné alespoň přibližně určit termín narození, v moderní svět Posledním nejjednodušším způsobem, jak toho dosáhnout, je použít bezplatné online kalkulačky.
kalkulačky termínu splatnosti
Tento nástroj lze díky rozvoji internetu nazvat nejen absolutně spolehlivým, ale neuvěřitelně praktickým. Je to dáno tím, že dnes ani matematik nebude počítat dny a týdny v papírovém kalendáři – nemluvě o ženě, která dostala radostnou zprávu o svém těhotenství. Do nejjednodušších služeb tohoto typu samozřejmě nemusíte zadávat žádná konkrétní data – stačí zadat 2 čísla do příslušného tvaru: datum začátku poslední menstruace a průměrnou dobu trvání menstruačního cyklu.
Jako každá digitální kalkulačka i tento nástroj provede potřebné matematické operace mrknutím oka – výsledkem je datum RPS se 100% zárukou, že ve výpočtech nejsou žádné chyby. Právě to (i přes zjevnou přibližnost určení termínu budoucích porodů) mu dává výhodu oproti ručním výpočtům – těhotná se ostatně vyznačuje roztržitostí a ani v takových situacích jí na školní matematiku nestačí. a ještě více.
Po obdržení takového online výsledku byste však stále neměli zapomínat, že ani maminka, ani gynekolog, ani internet nemohou provést ideálně přesný výpočet termínu. Navíc je zvykem uvažovat o porodu na kratší, někdy i delší dobu. Úspora času, vyloučení možnosti chyby a získání alespoň předběžných dat však rozhodně neuškodí!
Je téměř nemožné určit přesné datum porodu v každém konkrétním případě těhotenství. Je to pravděpodobně určeno.
Počátek těhotenství se nemusí shodovat s datem pohlavního styku, a i když k těhotenství došlo po jediném pohlavním styku, Přesné datum oplodnění zůstává neznámé. To je způsobeno mnoha faktory: okamžikem ovulace, životaschopností vajíčka po ovulaci, dobou trvání fertilizační schopnosti spermií umístěných v ženském genitálním traktu. V závislosti na délce menstruačního cyklu může k ovulaci dojít mezi 8. a 16. dnem cyklu, proto může být období možného oplodnění s přihlédnutím k životaschopnosti vajíčka a spermie od 8. do 18. dne. .
S využitím anamnestických a objektivních údajů je však s dostatečnou mírou pravděpodobnosti stanoven termín porodu u každé těhotné.
Předpokládané datum splatnosti je stanoveno takto:
1) podle data poslední menstruace: k prvnímu dni poslední menstruace se přičte 280 dní a získá se datum předpokládaného termínu porodu; pro rychlé a snadné stanovení tohoto období se na návrh Negele počítají 3 měsíce zpětně od prvního dne poslední menstruace. a přidat 7 dní;
2) podle data prvního pohybu plodu: k datu prvního pohybu plodu se připočítává 20 týdnů u prvorodičky a 22 týdnů u vícerodičky;
3) podle gestačního věku diagnostikovaného při první návštěvě prenatální poradny; chyba bude minimální, pokud žena šla k lékaři v prvních 12 týdnech. těhotenství;
4) podle ultrazvukových dat;
5) do termínu nástupu na předporodní dovolenou, která začíná od 30. týdne těhotenství. K tomuto datu přidejte 10 týdnů.
Pro rychlý a přesný výpočet délky těhotenství a porodu podle data poslední menstruace a podle prvního pohybu plodu jsou vydávány speciální porodnické kalendáře.
Termín očekávaného porodu tedy bude určen poměrně přesně, pokud všechna obdržená data nebudou protichůdná, ale vzájemně se doplňují a posilují. I v takové situaci jsou však možné chyby, protože všechny výpočty se provádějí na základě trvání těhotenství, které se rovná 280 dnům nebo 40 týdnům. Porodnické zkušenosti ukazují, že urgentní porod může probíhat v širším časovém rozmezí (od 38 do 42 týdnů), což zvyšuje pravděpodobnost chyb při určování termínu porodu.
Pravidla pro registraci mateřské dovolené.
Potvrzení o invaliditě pro těhotenství a porod vydává lékař předporodní poradny od 30. týdne těhotenství najednou na dobu 126 kalendářních dnů. Těhotným ženám žijícím na územích postižených černobylskou katastrofou se vydává potvrzení o pracovní neschopnosti pro těhotenství a porod od 27. týdne těhotenství na dobu 146 kalendářních dnů.
V případě komplikovaného porodu, narození dvou a více dětí vystavuje VKK předporodní poradny dodatečné potvrzení o pracovní neschopnosti na dobu 14 kalendářních dnů.
Fyziologické změny v těle ženy během těhotenství.
Vznik a vývoj těhotenství je spojen s tvorbou nového funkčního systému matka-plod. Bylo zjištěno, že změny stavu matky během těhotenství aktivně ovlivňují vývoj plodu. Stav plodu zase není lhostejný k tělu matky. V různých obdobích nitroděložního vývoje přicházejí od plodu četné signály, které jsou vnímány odpovídajícími orgány a systémy matčina těla a pod jejichž vlivem se mění jejich činnost. Hlavním pojítkem mezi organismy matky a plodu je placenta.
Během fyziologicky probíhajícího těhotenství jsou v souvislosti s vývojem plodu a placenty v těle matky pozorovány výrazné změny ve funkci všech nejdůležitějších orgánů a systémů. Tyto změny mají výrazný adaptivní charakter a jsou zaměřeny na vytvoření optimálních podmínek pro růst a vývoj plodu.
Endokrinní systém. Nástup a vývoj těhotenství provázejí endokrinní změny v těle matky. Složitost změn je dána tím, že hormony placenty, ale i plodu, mají velký vliv na činnost endokrinních žláz matky.
Přední hypofýza se během těhotenství zvyšuje 2-3krát. Histologické vyšetření odhalí velké acidofilní buňky, zvané „těhotenské buňky“, jejichž vznik je způsoben stimulačním účinkem pohlavních steroidních hormonů placenty. Morfologické změny v přední hypofýze ovlivňují funkci tohoto orgánu: prudká inhibice produkce folikuly stimulujících (FSH) a luteinizačních (LH) hormonů a zvýšení (5-10x) produkce prolaktinu (Prl) během těhotenství a zvýšení FSH a LH spolu s poklesem produktů Prl. v poporodním období.
Během fyziologicky probíhajícího těhotenství se obsah somatotropního hormonu (GH) v krvi prakticky nemění, pouze ke konci těhotenství dochází k jeho mírnému zvýšení.
Dochází k významným změnám v produkci hormonu stimulujícího štítnou žlázu (TSH). Již brzy po nástupu těhotenství v krvi matky je zaznamenán nárůst jeho obsahu. V budoucnu, jak těhotenství postupuje, výrazně se zvyšuje a dosahuje svého maxima před porodem.
Během těhotenství je zvýšená sekrece adrenokortikotropního hormonu (ACTH), spojená s hyperprodukcí kortikosteroidů nadledvinami.
Zadní hypofýza nezvyšuje. Oxytocin produkovaný v hypotalamu je uložen v zadní hypofýze. Syntéza oxytocinu se zvyšuje zejména na konci těhotenství a při porodu.
Nástup a vývoj těhotenství je spojen s funkcí nové endokrinní žlázy - corpus luteum těhotenství. V corpus luteum se produkují pohlavní hormony (progesteron a estrogeny), které hrají obrovskou roli v implantaci a dalším vývoji těhotenství. Od 3.-4. měsíce těhotenství probíhá involuce žlutého tělíska a jeho funkci zcela přebírá placenta. Stimulace žlutého tělíska se provádí choriovým gonadotropinem. Blokáda sekrece FSH a LH adenohypofýzy je doprovázena přirozenou inhibicí zrání folikulů ve vaječnících; ovulace se také zastaví.
Štítná žláza. Většina žen zaznamenává nárůst během těhotenství. To je způsobeno jeho hyperplazií a aktivní hyperémií. Zvyšuje se počet folikulů, zvyšuje se obsah koloidu v nich. Tyto morfologické změny se odrážejí ve funkci štítné žlázy: zvyšují se krevní koncentrace tyroxinu (T4) a trijodtyroninu (T3) spojené s proteiny.
Funkce příštítných tělísek mírně snížena, což je doprovázeno poruchami metabolismu vápníku. To může být u některých těhotných žen doprovázeno výskytem křečových jevů v lýtku a dalších svalech.
Nadledvinky. Je pozorována hyperplazie kůry nadledvin a zvýšený průtok krve v nich. To se projevuje zvýšenou tvorbou glukokortikoidů a mineralokortikoidů. Nervový systém. Tento systém matky hraje hlavní roli ve vnímání četných impulsů přicházejících z plodu. Během těhotenství začínají děložní receptory jako první reagovat na impulsy z rostoucího plodového vajíčka. Děloha obsahuje velké množství různých nervových receptorů: senzorické, chemo-, baro-, mechano-, osmoreceptory atd. Dopad na tyto receptory vede ke změně aktivity centrálního a autonomního (vegetativního) nervového systému matky, zaměřené na zajištění správného vývoje nenarozeného dítěte.
Funkce centrálního nervového systému prochází významnými změnami. Od okamžiku těhotenství začíná do centrálního nervového systému matky proudit vzrůstající tok impulzů, což způsobuje výskyt lokálního ohniska zvýšené excitability v mozkové kůře - gestační dominanta, kolem kterého se vytváří pole inhibice nervových procesů. Klinicky se tento proces projevuje poněkud utlumeným stavem těhotné ženy, převahou jejích zájmů přímo souvisejících s porodem a zdravím nenarozeného dítěte. Při různých zátěžových situacích v centrálním nervovém systému se mohou vyskytovat i další ložiska přetrvávajících vzruchů, což velmi oslabuje účinek gestační dominanty a často je provázeno patologickým průběhem těhotenství.
Během těhotenství se stav centrálního nervového systému mění. Do 3.-4. měsíce těhotenství je vzrušivost mozkové kůry obecně snížená, následně se postupně zvyšuje. Snižuje se dráždivost podkladových částí centrálního nervového systému a reflexního aparátu dělohy, což zajišťuje relaxaci dělohy a normální průběh těhotenství. Před porodem se zvyšuje excitabilita míchy a nervových elementů dělohy, což vytváří příznivé podmínky pro nástup porodu.
Kardiovaskulární systém. Kardiovaskulární systém funguje v těhotenství se zvýšenou zátěží v důsledku zvýšeného metabolismu, nárůstu hmoty cirkulující krve, rozvoje uteroplacentárního oběhu, progresivního nárůstu tělesné hmotnosti těhotné ženy atd. Vzhledem k velikosti děloha se zvětšuje, pohyblivost bránice se omezuje, nitrobřišní tlak se zvyšuje, postavení srdce v hrudníku se mění buňka (je umístěno více vodorovně), nahoře na srdci u některých žen neostře výrazný funkční systolický šelest.
Již v prvním trimestru těhotenství se BCC do značné míry zvyšuje a dále se neustále zvyšuje (asi o 30-50 %), maxima dosahuje do 36. týdne. Hypervolemie se vyskytuje především v důsledku zvýšení objemu krevní plazmy s výskytem fyziologická anémie v těhotenství.
Ve druhém trimestru těhotenství dochází k poklesu systolického a diastolického tlaku o 5-15 mm Hg. Snižuje se také periferní vaskulární odpor. Je to dáno tvorbou děložního oběhu, který má nízkou cévní rezistenci, a také vlivem estrogenů a progesteronu placenty na cévní stěnu.
Během těhotenství je pozorována fyziologická tachykardie. Tepová frekvence dosahuje maxima ve třetím trimestru těhotenství, kdy je toto číslo o 15-20 za minutu vyšší než před těhotenstvím.
Nejvýraznějším hemodynamickým posunem během těhotenství je zvýšení srdečního výdeje (o 30-40 %). Srdeční výdej se začíná zvyšovat od nejranějších fází těhotenství, přičemž jeho maximální změna je pozorována ve 20.–24. týdnu. Na EKG lze detekovat odchylku EOS, která odráží posun srdce tímto směrem. Při echokardiografii je zaznamenán nárůst hmoty myokardu a velikosti jednotlivých částí srdce. Rentgenové vyšetření odhalí změny v konturách srdce, připomínající mitrální konfiguraci.
Dýchací systém. S nárůstem velikosti dělohy se postupně posouvají břišní orgány, zmenšuje se vertikální velikost hrudníku, omezuje se exkurze bránice, v důsledku čehož dochází k určitému zvýšení dýchání (o 10 %) a postupné zvyšování dechového objemu plic do konce těhotenství (o 30-40%) . V důsledku toho se minutový objem dýchání zvyšuje z 8 l/min na začátku těhotenství na 11 l/min na jeho konci.
Zažívací ústrojí. Mnoho žen v raná data je pozorováno těhotenství, nevolnost, zvracení ráno, mění se chuťové vjemy, objevuje se nesnášenlivost některých potravin. Jak se gestační věk zvyšuje, tyto jevy postupně mizí.
Těhotenství má inhibiční vliv na sekreci žaludeční šťávy a její kyselost. Všechny úseky gastrointestinálního traktu jsou ve stavu hypotenze v důsledku změn topografických a anatomických poměrů v dutině břišní v důsledku zvětšení těhotné dělohy a také neurohormonálních změn vlastních těhotenství (vliv placentárního progesteronu na hladký svaly žaludku a střev). To vysvětluje časté stížnosti těhotných žen na zácpu.
Funkce jater prochází významnými změnami. V tomto orgánu dochází k výraznému poklesu zásob glykogenu, který závisí na intenzivním přechodu glukózy z těla matky do plodu. Intenzifikace procesů glykolýzy není doprovázena hyperglykémií, proto se u zdravých těhotných žen charakter glykemických křivek výrazně nemění. Mění se intenzita metabolismu lipidů. To je vyjádřeno rozvojem lipémie, vyšším obsahem cholesterolu v krvi. Výrazně se také zvyšuje obsah esterů cholesterolu v krvi, což svědčí o zvýšení syntetické funkce jater.
Mění se proteinotvorná funkce jater, která je zaměřena především na to, aby rostoucí plod poskytoval potřebné množství aminokyselin, ze kterých si syntetizuje vlastní bílkoviny. Od druhé poloviny těhotenství začíná koncentrace celkových bílkovin v krevní plazmě mírně klesat. Výrazné posuny jsou také pozorovány v proteinových frakcích krve (snížení koncentrace albuminu a zvýšení hladiny globulinů).
Močový systém. V těhotenství se zvýšenou zátěží fungují ledviny matky, které z jejího těla odvádějí nejen zplodiny svého metabolismu, ale i produkty metabolismu plodu.
Procesy přívodu krve do ledvin procházejí významnými změnami - zvýšením v prvním trimestru těhotenství a postupným poklesem v budoucnu. Paralelně se změnami krevního zásobení se mění i glomerulární filtrace, která se výrazně zvyšuje v prvním trimestru těhotenství (o 30-50 %) a poté postupně klesá, přičemž tubulární reabsorpce zůstává po celou dobu těhotenství nezměněna. To přispívá k zadržování tekutin v těle těhotné ženy, což se projevuje pastózními tkáněmi na dolních končetinách na konci těhotenství. Na konci těhotenství je sodík zadržován v extracelulární tekutině, což zvyšuje její osmolaritu.
Některé ženy mají ortostatickou proteinurii. To je způsobeno kompresí jater dolní duté žíly a dělohy žil ledvin. Někdy se vyskytuje glukosurie - v důsledku zvýšení glomerulární filtrace.
Během těhotenství se mění topografie orgánů sousedících s dělohou. Především se to týká Měchýř a močovodů. Jak se zvětšuje velikost dělohy, dochází ke stlačení močového měchýře. Na konci těhotenství se základna močového měchýře pohybuje směrem nahoru za malou pánev. Stěny močového měchýře hypertrofují a jsou ve stavu zvýšené hyperémie. Močovody jsou hypertrofované a mírně prodloužené.
Hematopoetické orgány. Během těhotenství se procesy krvetvorby zintenzivňují. V důsledku hypervolémie je však na konci těhotenství pozorován pokles obsahu hemoglobinu, počtu erytrocytů a hematokritu. Aktivace erytropoetické funkce kostní dřeně v těhotenství je spojena se zvýšenou produkcí hormonu erytropoetinu, jehož tvorba je stimulována placentárním laktogenem.
Během těhotenství se mění nejen počet, ale i velikost a tvar červených krvinek. Objem erytrocytů se zvláště výrazně zvyšuje ve II a III trimestru těhotenství. Zvýšený objem erytrocytů zvyšuje jejich agregaci a mění reologické vlastnosti krve jako celku. Počínaje raným těhotenstvím je pozorováno zvýšení viskozity krve. Koncentrace sérového železa během těhotenství je snížena ve srovnání s netěhotnými ženami (na konci těhotenství na 10,6 µmol/l). Je pozorována aktivace bílého krevního zárodku (zvyšuje se počet leukocytů). Dochází ke zvýšení ESR (až 40-50 mm/h).
Imunitní systém. V těhotenství vznikají a vznikají velmi složité imunologické vztahy mezi organismy matky a plodu na principu přímé a zpětné vazby. Tyto vztahy zajišťují správný, harmonický vývoj plodu a zabraňují odmítnutí plodu jako druhu aloštěpu. Nejdůležitějším faktorem ochrany plodu je imunologická tolerance mateřského organismu vůči antigenům plodu otcovského původu, a to díky různým mechanismům.
hemostatický systém. V těhotenství dochází k výraznému (až o 150-200 %) zvýšení obsahu všech plazmatických faktorů (kromě XIII) krevní srážlivosti, snížení aktivity přirozených inhibitorů krevní srážlivosti, inhibici aktivity fibrinolýzy a mírné zvýšení adhezivních agregačních vlastností krevních destiček.
Metabolismus. S nástupem těhotenství dochází k významným změnám v metabolismu. Významné změny jsou pozorovány v metabolismu bílkovin, sacharidů a lipidů.
Jak těhotenství postupuje, tělo ženy hromadí bílkovinné látky, které jsou nezbytné pro uspokojení potřeb rostoucího plodu v aminokyselinách. Změny metabolismu sacharidů jsou charakterizovány akumulací glykogenu v buňkách jater, svalové tkáně, dělohy a placenty. Při fyziologickém průběhu těhotenství v krvi matky dochází k mírnému zvýšení koncentrace neutrálního tuku, cholesterolu a lipidů.
Metabolismus minerálů prochází různými změnami: dochází k zadržování solí vápníku a fosforu.
V těhotenství se potřeba vitamínů výrazně zvyšuje. Vitamíny jsou nezbytné jak pro fyziologický průběh metabolických procesů v těle matky, tak pro správný vývoj plodu. Většina vitamínů do určité míry prochází placentou a jsou využívány plodem během růstu a vývoje.
Určité adaptační změny během fyziologického těhotenství jsou pozorovány v acidobazickém stavu (ACS). Bylo zjištěno, že u těhotných žen dochází ke stavu fyziologické metabolické acidózy a respirační alkalózy.
Pohybový aparát. Během fyziologického průběhu těhotenství dochází k výrazným změnám v celém pohybovém aparátu ženy. Dochází k serózní impregnaci a uvolnění vazů, chrupavek a synoviálních membrán stydkých a sakroiliakálních kloubů. V důsledku toho dochází k určité divergenci stydkých kostí do stran (o 0,5-0,6 cm).
Hrudník se rozšiřuje, žeberní oblouky jsou umístěny více vodorovně, dolní konec hrudní kosti se poněkud vzdaluje od páteře. Všechny tyto změny zanechávají otisk na celém držení těla těhotné ženy.
Kůže. U mnoha těhotných žen se v důsledku změn funkce nadledvinek ukládá hnědý pigment na obličeji, bradavkách, dvorci. Se zvyšujícím se gestačním věkem dochází k postupnému protahování přední břišní stěny. Objevují se tzv. těhotenské jizvy, které vznikají v důsledku divergence pojivové tkáně a elastických vláken kůže. Těhotenské jizvy vypadají jako růžové nebo modrofialové pruhy klenutého tvaru. Nejčastěji se nacházejí na kůži břicha, méně často - na kůži mléčných žláz a stehen. Po porodu tyto jizvy ztrácejí růžovou barvu a získávají vzhled bílých pruhů.
Pupek v druhé polovině těhotenství se vyhlazuje, později vystupuje. V některých případech je během těhotenství zaznamenán růst vlasů na kůži obličeje, břicha a stehen, což je způsobeno zvýšenou produkcí androgenů nadledvinami a částečně placentou.
Sexuální systém.Děloha během těhotenství se zvětšuje, tento nárůst je však asymetrický, což do značné míry závisí na místě implantace. Během prvních týdnů těhotenství má děloha hruškovitý tvar. Na konci 2. měsíce těhotenství se velikost dělohy přibližně 3x zvětší a má zaoblený tvar. Během druhé poloviny těhotenství si děloha zachovává svůj zaoblený tvar a na začátku třetího trimestru se stává vejčitým. Jak děloha roste, dochází díky její pohyblivosti k určité její rotaci, častěji doprava. Na konci těhotenství dosahuje hmotnost dělohy v průměru 1000 g (50-100 g před těhotenstvím). Objem děložní dutiny se na konci těhotenství zvětší více než 500krát. Ke zvýšení velikosti dělohy dochází v důsledku progresivních procesů hypertrofie a hyperplazie svalových prvků.
Vejcovody houstnou, výrazně se v nich zvyšuje krevní oběh Mění se i jejich topografie (ke konci těhotenství visí podél žeber dělohy).
vaječníky mírně zvětšit velikost, i když se cyklické procesy v nich zastaví. Během prvních 4 měsíců těhotenství existuje žluté tělísko v jednom z vaječníků, které následně prochází involucí. V důsledku nárůstu velikosti dělohy se mění topografie vaječníků, které se nacházejí mimo malou pánev.
Vazy dělohy výrazně ztloustnout a prodloužit. To platí zejména pro kulaté a sakro-uterinní vazy.
Vagína. Během těhotenství dochází k hyperplazii a hypertrofii svalových a pojivových prvků tohoto orgánu. Prokrvení jeho stěn se zvyšuje, dochází k výrazné serózní impregnaci všech jeho vrstev. V důsledku toho se stěny pochvy stávají snadno roztažitelnými. Sliznice pochvy v důsledku kongestivní žilní plejády získává charakteristickou kyanotickou barvu. Procesy transudace se zintenzivňují, v důsledku čehož se zvyšuje tekutá část poševního obsahu. V protoplazmě vrstevnatého dlaždicového epitelu se ukládá mnoho glykogenu, který vytváří optimální podmínky pro reprodukci laktobacilů. Kyselina mléčná vylučovaná těmito mikroorganismy udržuje kyselou reakci vaginálního obsahu, což je důležitý odstrašující prostředek pro vzestup infekce. Zevní genitál se v těhotenství uvolňují, sliznice vchodu do pochvy má výrazně kyanotickou barvu. Někdy se na zevních genitáliích objevují křečové žíly.
Jiné vnitřní orgány. Spolu s močovým systémem jsou výrazné změny v souvislosti s těhotenstvím pozorovány také na břišních orgánech. Štíhlé, ileální a slepé střevo, slepé střevo jsou posunuty těhotnou dělohou nahoru a doprava. Na konci těhotenství může být apendix lokalizován v oblasti pravého hypochondria. Sigmoidální tlusté střevo je posunuto nahoru a na konci těhotenství může být přitlačeno k hornímu okraji pánve. Zároveň dochází k útlaku břišní aorty, dolní duté žíly, což může vést až ke křečovým žilám dolních končetin a konečníku.
Hygiena a výživa těhotných žen.
Stanfordská univerzita dodržuje následující vzorec výpočtu:
- Nastavte první den vaší poslední menstruace.
- Počítejte tři kalendářní měsíce zpět
- K tomuto datu přidejte rok a sedm dní.
Například první den vaší poslední menstruace byl 9. září 2019. Počítáme tři měsíce zpět a dostaneme 9. června 2019. Připočteme rok a sedm dní, dostaneme 16. června 2019 pravidla silničního provozu – očekávané datum narození.
Tým stránek chápe, jak je důležité, aby nastávající maminky byly ve střehu, a proto nabízí novou službu – interaktivní těhotenskou kalkulačku, navrženou přímo pro vás.
S pomocí naší kalkulačky si budete moci přesně vypočítat termín porodu a všechny hlavní body vašeho těhotenství. Výpočet zabere jen pár sekund, stránka se obnoví a obdržíte svůj týdenní těhotenský kalendář. Nyní budete přesně vědět, kdy bude miminko schopno hýbat prsty, reagovat na váš dotek, slyšet váš hlas.
Pokud se vám zdá, že jste otěhotněla dříve nebo později, než máte menstruaci, pak po plánovaném ultrazvuku budete moci na základě řady lékařských ukazatelů znovu vypočítat gestační věk. Díky naší službě budete znát odpovědi na mnoho otázek týkajících se vašeho gestačního věku a předpokládaného data porodu.
Výhody použití
těhotenská kalkulačka:
Každá žena s nástupem těhotenství má mnoho otázek. Kdy začne růst bříško? Kdy se miminko začne hýbat? Kdy je potřeba se přihlásit do prenatální poradny a kdy mohu nastoupit na mateřskou dovolenou? Kdy můžeme očekávat narození miminka? Na všechny tyto otázky lze odpovědět na našem webu. Celé týdny jsme popisovali všechny změny v těle matky a dítěte, naznačovali všechny významné události;
Pomocí těhotenské kalkulačky můžete zjistit přesná data každého trimestru, významná data (početí, porod, prenatální dovolená);
Lékař na recepci se určitě zeptá na změny stavu ženy. S pomocí kalkulačky je velmi vhodné podívat se na to, co hledat, v jaké době by se měly objevit určité příznaky;
Porodník-gynekolog určitě vypracuje plán vyšetření, řekne vám, který týden musíte provést určité testy, provést ultrazvukové vyšetření a další instrumentální studie. Elektronický těhotenský kalendář je pohodlnou připomínkou toho, kdy přesně a proč je potřeba jít na konzultaci. Pokusili jsme se vysvětlit, proč se jednotlivé analýzy provádí a jak vyhodnocovat její výsledky.
Online kalkulačka těhotenství je pohodlná služba, která pomáhá ženě mít jasnou představu o průběhu těhotenství a sledu událostí.
- Přibližný výpočet pro průměrnou dobu trvání cyklu a nástup ovulace - plus 14 dní do začátku poslední menstruace.
- Celých 40 týdnů.